医師として働く際に大事になってくるのが、キャリアプランの設計です。
医師に必要なスキルや知識は膨大なため、キャリアプランをしっかり描いてどのスキルを学ぶかを明確にしておく必要があります。
その中で、専門医資格を取るかについて悩む方も少なくないのではないでしょうか。
「専門医になるまでの流れについて知りたい」
「専門医資格を取得するメリットについて知りたい」
この記事では専門医資格を取得するメリットや資格取得までの流れを解説します。
現役医師のアンケートによる専門医資格の必要性に対する意見もご紹介しますので参考にしてください。
専門医とは?

2018年4月から新専門医制度がスタートしました。この新専門医制度で最初となる一期生の専門医が、2021年の秋に誕生しています。
従来の研修制度では、各医師学会が独自に設定した研修と認定制度で専門医となっていました。
このため学会ごとに認定基準に差が出たり、研修内容に違いがあったりしました。
新専門医制度ではその基準を統一したため、日本専門医機構の認定を受ける必要があります。
また従来の制度では後期研修中にその診療科の認定医となり、研修終了後にはサブスペシャリティの専門医も取得できました。
これが新専門医制度のもとでは、まず3〜5年の基本領域研修と認定を経て診療科の認定医(専門医認定)となります。
その後さらにサブスペシャリティ領域研修を受けることとなり、従来の制度よりもより多くの研修期間が必要となりました。
例えば循環器内科で活躍したいと望んだ場合、従来の研修制度ならば後期研修は最短で4年程度積むことで、内科医の認定医プラス循環器内科の専門医資格が取得できました。
一方、新専門医制度の場合は、内科の基本領域を3年履修し、内科専門医に認定された後に循環器内科のサブスペシャリティ領域を3年履修することになります。
中には基本領域研修で積んだ実績が、サブスペシャリティ領域研修でも実績として累計加算できる「連動研修」制度で期間を縮められる分野もあります。
また一部のジャンルでは、最低1つ以上サブスペシャリティ領域を履修後でないと研修が受けられない「補完研修」方式の領域もあります。
このため目指す分野によっては、従来の制度よりも大幅に研修期間が増えてしまうこともあります。
認定医・指導医・専攻医との違い
医師の資格や段階の呼び方として、専門医以外にも認定医や指導医といったものがあります。 あわせて読みたい
キャリア形成の流れでつながっているとは言えますが、それぞれはまったく異なる立場です。
認定医は専門医とは異なり、各学会が独自に設けた基準を満たす医師に与えられる資格です。
ただし認定医制度を設けていない学会もあり、すべての領域で認定医資格があるわけではありません。
指導医は名前の通り、認定医や専門医を目指す医師を指導育成していく立場の医師です。
専門医資格を取得後の医師が一定期間経験を積んだ後に挑戦することができます。
そして、専門医資格を目指している段階の医師を専攻医と呼び、初期臨床研修を終えて専門研修に参加している状態の医師を指します。
専門医になるまでの流れ

医師になり専門医資格取得を目指す流れ自体は、新専門医制度でも以前と大幅な違いはありません。
ただし資格取得の手順や、必要な期間などに少しずつ違いがあります。
ここからは改めて、専門医資格を取得するまでの流れを解説します。
1.医学部で勉強し医師免許を取得する
医師を目指す方が必ず通る道が、医学部卒業と医師国家試験の突破です。
医学部では4年かけて座学を中心に学び、残りの2年で実習に参加しながら、国家試験合格後の初期臨床研修先を決めるマッチング活動を行います。
この段階である程度キャリアプランを立てておくことで、専門医資格を取るべきかの判断も変わってくるでしょう。
2.初期臨床研修を履修する
国家試験に合格したら、初期臨床研修に入ります。
研修では内科や救急といった必須診療科と、外科や小児科、産婦人科などの選択診療科を中心にローテーションを回って経験を積みます。
初期臨床研修でさまざまな診療科を経験することで、自分が描いたキャリアプランが実現できるか判断し、必要に応じたプランの見直しもしておきましょう。
研修後半に差し掛かると、いよいよその先の進路の在り方を具体的に計画するようになります。
専門医を目指すのであれば、参加する研修プログラムを決めるための情報収集も大切です。
3.専門研修プログラムを選んで応募する
初期臨床研修が終了すると、専攻医登録ができるようになります。
専攻医登録を済ませたら、いよいよ専門医となるための専門研修プログラムを選んで応募する流れです。
希望のプログラムを決めたら応募し、面接を受けます。
面接結果で合格すると専門医研修を受けることができますが、落ちてしまった場合は二次募集に応募が可能です。
4.専門研修プログラムを履修する
専門研修プログラムの履修には、3〜5年の期間がかかります。
一貫して1つの研修先で受けるプログラム方式と、単位制のカリキュラム方式があり、万一途中で研修を中断する事情が発生しても、最後まで履修できる仕組みとなっています。
出産や育児、介護や本人の療養、パートナーの転勤による引っ越しなどで、研修を中断する場合、中断期間が6 カ月以内であれば、期間を延長することなく研修を進めることも可能です。
5.認定試験に合格する
専門研修プログラムを履修したら、いよいよ専門医試験に挑みます。 あわせて読みたい
研修期間中にあたった症例数や提出論文の数などが規定を満たした状態で、筆記試験に合格することが専門医認定の条件です。
専門医の資格は5年毎に更新が必要で、更新するための基準は日本専門医機構で定められています。
主な条件としては、治療や手術の実績数や、講習や学会の参加数などがあり、感覚としては単位制を思い浮かべるといいでしょう。
専門医を取得する3つのメリット

専門医資格を得ることで受けられるメリットとしては、主に以下のようなものがあります。
- スキルアップ
- ステータスとして患者やスタッフからの信頼が得られる
- 転職などのキャリアアップの機会に有利に働く
それぞれのメリットを詳しく解説します。
1.スキルアップ・知識の習得ができる
専門医資格の取得には、3〜5年の研修が必要です。
その分、深いスキルや豊富な経験を身につけることができます。
研修先の病院では実務も担当することから、より実践的なスキルや知識を得られ、医師としての強みを持つことができます。
また専門医資格には更新制度がありますので、常に研鑽が求められます。
このため継続した学びが必要となり、さらなるスキル向上にもつながるでしょう。
2.医師としての信頼度がアップする
専門医資格はその専門領域でのスキルを保証するものです。 あわせて読みたい
このため資格を保有していると、勤め先の病院で専門医であることを掲示することができるようになります。
また病院のウェブサイトや広告などにも掲載でき、専門性があることをアピールすることが可能です。
開業医の場合などは地域住民の信頼も得やすくなり、集患アップにもつながるでしょう。
3.待遇改善やキャリアアップに有利になる
専門医資格を保有することは、キャリア形成にも有利に働きます。資格があることで転職を希望した場合に、採用の判断材料となることも期待できるでしょう。 あわせて読みたい
特に規模の大きい病院や急性期病院などでは専門医資格が重視される傾向があります。そうした病院に勤めている場合は、資格取得に伴って給与アップなどにつながることも期待できます。
また開業するのであれば、宣伝や集患のアピールにも威力を発揮できます。一方で規模の小さなクリニックや介護施設などではそれほど専門医資格は重要視されないケースも多く見られますので、取得の判断には進路に応じた見極めも必要です。
専門医資格の必要性について

特に若手医師の多くが専門医資格を目指しているのが現状ですが、その一方で専門医を取得しない方や更新しない方もいます。
新専門医制度では従来よりも専門医のハードルが高くなっていることも要因と言えるでしょう。
ここからは専門医資格の必要性についてご紹介します。
「あると良い」という意見
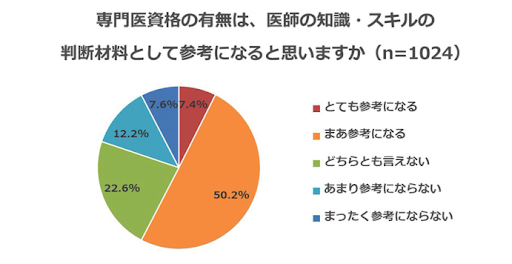
下記のアンケートでは客観的評価として、専門医資格の有無は判断材料や参考指標になるという結果が6割近くに登っています。
*m3.comキャリアデザインラボ「専門医資格のない医師、周りはどう評価?―専門医アンケートvol.4」より引用
専門医資格を取得した医師は長い期間を研修に割いて、より深い専門性を身につけていることは確かです。
さらに更新し続けるには学会発表や論文の発表なども必要になることから、常に研鑽を重ねることが求められます。
このことから専門性の高さという点では、評価の重要な参考になる指標であることは間違いないと言えるでしょう。
「なくても良い」という意見
大半の医師が専門医資格を目指している中で、専門医資格を「なくても良い」と考えている方もいます。
ここからは専門医資格の必要性を感じていない方の意見をご紹介します。
苦労のわりに得られるメリットが少ない
アンケート調査では、専門医を取得しない(または更新しない)理由として、多く上がった回答が「メリットがない」や「なくても不便ではない」といったものでした。
専門医資格の取得には、大学卒業後最短でも5年の月日がかかります。
また苦労を乗り越えて専門医になっても、勤務先によっては特に給与アップなどもなく、他の資格のない医師と同等の待遇で働いているという方も多数います。
これは、専門医資格の取得が診療点数には加算などの反映がないため、病院側に利益が出ないことも一因と言われています。
病院として専門医の存在が利益増にならないのであれば、待遇を上げる必要もなくなってしまいます。
さらに専門医資格は更新が必要で、維持していくのにも労力やコストがかかります。
こうした苦労のわりに得られるメリットが少ないことが、専門医資格を取らない医師を一定数生んでいることになり、まだまだ制度としては未熟と言えるのでしょう。
あわせて読みたい

専門医資格の有無が影響しない職場もある
一方でキャリアデザインの方向性から、専門医資格を必要と考えない医師もいます。
前述しましたが、専門医資格は病院にとって利益増の対象ではありません。その理由は専門医資格が診療報酬加算対象にないからです。
このことから以下のような医療機関では、専門医資格の保有をさほど重要視していない傾向が見て取れます。
- 中小規模の病院やクリニックなど
- 介護施設
- 療養型病院
- 健診機関
これらの医療機関での活躍を望む場合、専門性よりもその分野に応じたスキルが必要になってきます。
例えば街中のクリニックや介護施設などであれば、消化器内科のサブスペシャリティよりは総合内科のような役割で、幅広い範囲を診断できる浅くとも広い知識を必要とします。
さらに介護施設や療養型病院では、いろいろな基礎疾患への対応が必要です。健診機関で働く場合は、病気の早期発見が主な責務となり、その範囲は全身に及びます。
このため、幅広い診療科に対応できる治験が必要となります。
専門医資格による転職の優位性についてはこちらの記事でも解説しています。
あわせて読みたい

働き方に悩んだら医師専門の転職エージェントに相談しよう
 これから専門医を目指そうとする方や、新たな領域での専門医資格取得を考えている方は、まず専門研修プログラムを探して選ぶことになります。
これから専門医を目指そうとする方や、新たな領域での専門医資格取得を考えている方は、まず専門研修プログラムを探して選ぶことになります。
キャリアプランに合わせたプログラムを取るためには、基本領域で何を選択するかにも気をつけなくてはなりません。
またプログラムに応募し合格すると、研修先の病院で働くことになるため、研修先の環境も事前に知っておくのがおすすめです。
研修先探しや今の働き方に悩んで別の職場を探したいという場合、ぜひ活用してほしいのが医師の転職に特化した転職エージェントです。
医師専門の転職エージェントメッドアイでは無料相談を通じて、医師一人ひとりの悩みや希望に寄り添います。
非公開を含む豊富な求人情報や、各病院の環境や雰囲気といった詳しい情報も提供でき、理想の研修先探しや転職先探しを支えています。
まとめ(専門医のなり方やメリット)

2018年から始まった新専門医制度のもとでは、従来よりも専門医へのハードルが上がったと言えます。
今まで各医師学会ごとに独自に決めていた基準や研修内容を統一化し、専門医の資格をより信頼性を高めることが期待されている一方で、取得や維持にかかるコストや労力の増加が懸念されています。
専門医になるためには、初期臨床研修を修了した後、希望する分野の基本領域から1つだけ研修プログラムを選び履修します。研修を終え日本専門医機構の認定を受けることで、その診療科の専門医となれます。
さらに、より専門性の高い24の領域については、専門医資格取得後にサブスペシャリティ領域の研修を受け認定を受けなければなりません。
一方で長い時間と労力をかけて専門医資格を取得しても、あまり待遇が変わらなかったり、中小規模の病院では特に資格がなくても問題なく働けたりするケースもあります。
専門医の資格を取得するかどうかは、キャリアプランを考えた時に、本当に必要になるかを考えることも大切でしょう。専門医資格を活かした転職を考えたり、逆に専門医資格がなくても転職できる職場を探すには、転職エージェントに相談するのが早道です。
キャリアプランを叶えるための仕事選びは、転職エージェント「メッドアイ」を利用することで、効果的に探すことが可能です。